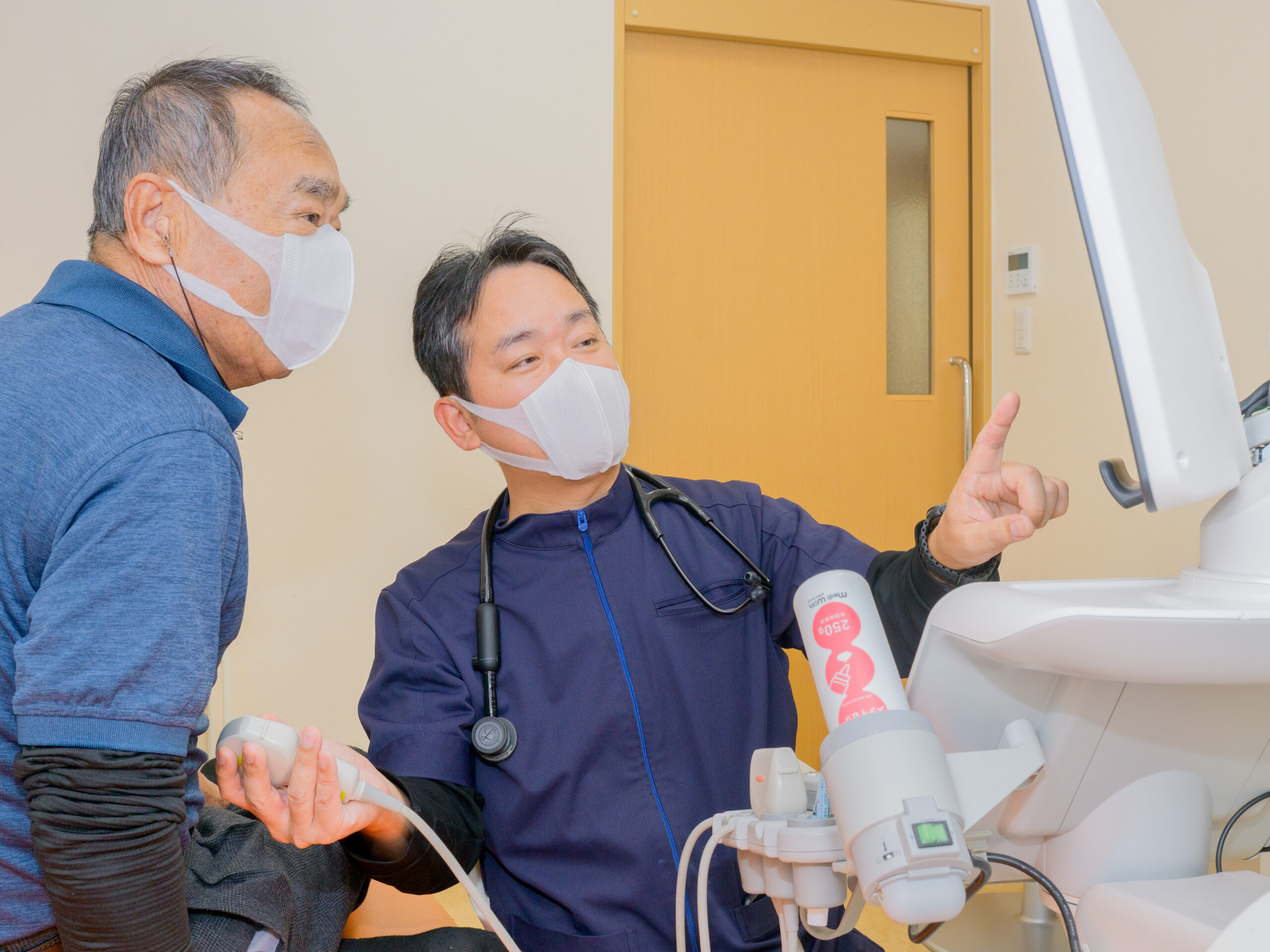
排尿障害|山形にある【かわぞえ嶋北泌尿器科内科クリニック】
排尿障害とは、「尿をためる」「尿を出す」「出したあともすっきりしない」といった、排尿に関わる一連の働きのどこかに不具合が生じている状態の総称です。年齢や性別、体調、服用中の薬、前立腺の変化、膀胱のはたらき、神経や骨盤底の状態など、原因はさまざまです。放置すると日常生活の質(QOL)が下がるだけでなく、感染や腎機能への影響につながることもあるため、早めの確認・対処が大切です。

排尿障害の症状は畜尿症状、排尿症状、排尿後症状に大別されます。
排尿の症状
尿が出にくい、時間がかかる、勢いが弱い、途中で途切れる。
蓄尿の症状
トイレが近い、強い尿意が突然くる、我慢できず漏れる。
排尿後の症状
残尿感、排尿後に尿がたれる。
どれが中心かを把握すると、原因の見当がつきやすく治療も選びやすくなります。
排尿の不調は、「様子をみて良いもの」から「すぐ対応が必要なもの」まで幅があります。
次の目安を参考にしてください。迷った場合は早めに当院へご相談ください。
まったく尿が出ない、下腹部が強く張って痛い(尿閉)、発熱や悪寒を伴う強い痛み、真っ赤な血尿や血の塊が出る、腰〜背中の激しい痛みや吐き気を伴うなどは、緊急処置が必要なサインです。早めに当院を受診してください。
尿が細い、勢いが弱い、回数が増えた、残尿感が強い、軽い血尿が続く、軽度の発熱や排尿時痛がある、といった症状は数日以内に当院を受診してください。診察の際、症状の経過を詳しくお伺いします。発症時刻や頻度、痛みの程度、飲水量、服薬状況を事前にメモいただけると、より正確な診断につながります。
排尿の不調はひとつの原因だけでなく、複数が重なって起こることも珍しくありません。
当院では症状のタイプと検査結果を組み合わせ、原因を見極めます。
前立腺肥大症は、主に中高年男性に見られる疾患で、前立腺が肥大することで尿道が圧迫され、排尿障害が引き起こされます。前立腺は膀胱の出口近くに位置しており、肥大することで尿道が狭くなり、尿の流れを妨げます。この圧迫により、膀胱が完全に尿を排出できなくなり、尿が出にくくなる、排尿に時間がかかる、残尿感があるなどの症状が現れます。
過活動膀胱は、膀胱が過敏になり、膀胱が異常に収縮することによって急激な尿意を感じる状態です。膀胱が必要以上に収縮することで、尿意が急激に高まり、トイレに間に合わなくなることがあります。
神経因性膀胱は、脳・脊髄・末梢神経の障害によって引き起こされます。神経の異常によって、膀胱が適切に収縮できなかったり、尿道括約筋がうまく働かなくなったりするため、尿が出にくくなったり、尿意を急に感じて漏れてしまったりします。これらの障害は、糖尿病や脳卒中、脊髄損傷などの基礎疾患によって引き起こされます。
間質性膀胱炎は、膀胱の粘膜やその下(間質)に慢性的な炎症がおきて、痛みや頻尿を引き起こす病気です。細菌による膀胱炎とは異なり、尿検査で細菌がでないのに症状が続くのが特徴です。主な症状として 尿がたまると痛み、排尿で楽になるといった症状が特徴的です。原因がまだ完全には分かっておらず、難治性の病気です。
腹圧性尿失禁は、咳やくしゃみ、運動などで腹圧がかかることにより、尿道が十分に閉じることができず、尿が漏れ出す状態です。これは、骨盤底筋が弱くなることが原因で起こります。骨盤底筋は膀胱や尿道を支える役割を果たしていますが、加齢や出産によってその筋力が低下すると、尿道の閉鎖力が不足し、尿漏れが発生します。特に女性に多く見られ、過度な腹圧がかかることが原因です。さらに、骨盤臓器脱(膣が膨らむ感じや下がる感じ)が進行すると、膀胱や尿道の機能にも影響を及ぼし、尿失禁がさらに悪化することがあります。
一部の薬剤(風邪薬、アレルギー薬、抗うつ薬など)や、カフェイン、アルコールの摂取、睡眠不足、冷えなどの生活習慣が排尿障害を引き起こす原因となることがあります。薬剤が膀胱の筋肉や神経に影響を与えることがあり、これにより膀胱の収縮が正常に行われなくなることがあります。生活習慣が原因の場合、膀胱の筋肉を刺激し、頻尿や尿意切迫感を引き起こすことがあります。
当院では、まず症状の程度、頻度、経過など丁寧に問診し、痛みや負担の少ない検査から順に進めてまいります。
必要に応じて段階的に検査を追加し、できるだけ少ない回数で原因の見極めと治療方針の決定につなげます。
コップに採っていただく簡単で負担の少ない検査です。炎症(白血球・亜硝酸)、血尿、蛋白、糖などを確認し、膀胱炎などの感染症があるかどうか、がん・結石などの兆候がないかを調べます。必要に応じて尿培養を行い、原因菌や効きやすい抗菌薬を調べます。来院前に水分を適度にとり、採尿しやすい状態でお越しください。※月経中など、結果に影響する可能性がある場合はお申し出ください。

超音波検査では、膀胱・腎臓・前立腺などの形態を確認し、排尿後に残った尿の量(残尿量)を測定します。この検査により、臓器の大きさや形状、異常の有無を確認でき、排尿後に残る尿量を測ることで、排尿機能に関する状態を把握できます。残尿量の測定は、尿路の障害や排尿に関する問題を早期に発見するための重要な手段です。
追加検査が必要な場合は外部協力病院にてCTやMRIなども検討します。
原因と症状の重さ、生活スタイルに合わせて、生活指導・お薬での治療を組み合わせていきます。
効果や副作用を確認しながら無理のない計画を立てます。
水分のとり方、就寝前の飲水調整、カフェインやアルコールの見直し、膀胱トレーニング、骨盤底筋トレーニング(女性・腹圧性尿失禁)、便秘対策、体重管理、冷え対策などアドバイスします。薬を使わなくても改善が見込めることがあります。

尿の出を助ける薬、膀胱の過敏さを抑える薬、夜間の尿量を減らす薬など、症状のタイプに合わせて選びます。飲み合わせや持病との相性を確認し、量や回数を調整します。
前立腺肥大症でお薬の効果が乏しい、尿がまったく出なくなる状態(尿閉)を繰り返す、腎機能への影響がみられる、といったケースや、骨盤臓器脱・難治性の尿失禁や間質性膀胱炎を疑う場合には、当院で手術が必要かどうかを判断したうえで、連携している総合病院・専門医療機関へ速やかにご紹介します。
治療で整えた状態を長く保つために、毎日の小さな工夫が大切です。無理なく続けられる方法を一緒に考えます。
日中は適度に水分をとり、こまめにトイレへ行く習慣をつけます。就寝前2〜3時間は飲み過ぎに注意し、夜間頻尿の軽減を目指します。冷えや便秘は悪化要因になるため、温活や食物繊維の摂取も有効です。

服用中の薬が症状に影響することがあります。市販薬も含め、処方内容の共有と見直しを定期的に行いましょう。糖尿病、心不全、神経疾患などの基礎疾患のコントロールも重要です。

症状は季節や体調で変動します。定期的な評価(問診・検査)で治療方針を微調整し、悪化の芽を早めに摘みましょう。気になる変化があれば、次回予約を待たずに当院へご相談ください。